Dialyse
Leitfaden für Betroffene
„Ihre Nieren arbeiten nicht mehr ausreichend“. Dieser Satz verändert das Leben von heute auf morgen. Viele Betroffene fühlen sich zunächst überfordert, wenn die Ärztin oder der Arzt zum ersten Mal das Wort „Dialyse“ ausspricht. Plötzlich geht es nicht mehr nur um Tabletten oder Ernährungsformen, sondern um ein komplexes Verfahren, dass jahrelang oder vielleicht sogar für immer notwendig sein wird.
Dialyse ist mehr als Therapie – sie ist überlebenswichtig, wenn die Nieren versagen. Gleichzeitig bedeutet sie eine große Umstellung: Regelmäßige, zeitaufwändige Sitzungen, Nebenwirkungen und besondere Anforderungen im Alltag. Die gute Nachricht: Mit der richtigen Vorbereitung und Unterstützung ist mit Dialyse ein aktives, erfülltes Leben möglich.
Dieser Ratgeber richtet sich deshalb gleichermaßen an Patienten und Angehörige. Er erklärt, wie Dialyse funktioniert, welche Herausforderungen sie stellt und wie sich Risiken vermeiden lassen. Dabei sollen nicht nur medizinische Fakten vermittelt werden, sondern auch praktische Tipps und eine Prise Zuversicht. Denn Dialyse ist nicht das Ende – sie ist lediglich ein Begleiter auf dem Weg mit chronischer Nierenerkrankung. .
Übersicht
- Definition: Was ist Dialyse?
- Wer braucht Dialyse?
- Geschichte der Dialyse
- Wie funktioniert Dialyse?
- Arten der Dialyse
- Über welchen Zugang läuft Dialyse?
- Alltag mit Dialyse
- Was müssen Dialysepatienten beachten?
- Der rechtliche Rahmen
- Ernährung mit Dialyse
- Risiken der Dialyse
- Prävention in der Dialyse
- Medikamente und Zusatztherapien
- Nierentransplantation
- Dialyse bald überflüssig?
- Referenzen
Definition: Was ist Dialyse?

Die Nieren sind wahre Hochleistungsorgane: Jeden Tag fließen rund 1.500 Liter Blut durch sie hindurch, aus denen sie etwa 170 bis 180 Liter Primärharn und schließlich 1,5 Liter Endharn bilden. Dabei filtern sie Giftstoffe, regulieren den Wasser- und Salzhaushalt, kontrollieren den Blutdruck und produzieren Hormone für die Blutbildung und den Knochenstoffwechsel.
Fallen diese Funktionen teilweise oder ganz aus, spricht man von Niereninsuffizienz. In frühen Stadien lassen sich Defizite durch Medikamente, Ernährungsumstellungen und Blutdruckkontrolle ausgleichen. Wenn das nicht mehr genügt, kommt die Dialyse ins Spiel. Sie ist ein Ersatzverfahren, das die wichtigsten Aufgaben der Niere übernimmt:
- Entfernung von Giftstoffen aus dem Blut
- Regulation des Flüssigkeitshaushalts
- Korrektur von Salz- und Elektrolytverschiebungen
Allerdings können auf diesem Weg die hormonellen Funktionen der Niere nicht substituiert werden. Deshalb benötigen Betroffene zusätzlich Medikamente, die beispielsweise die Blutbildung anregen (Erythropoetin) oder den Knochenstoffwechsel regulieren (Vitamin D).
Menschen werden aus verschiedensten Gründen dialysepflichtig. Grundsätzlich unterscheidet man zwischen chronischen und akuten Diagnosen.
Chronische Niereninsuffizienz im Endstadium
In diesem Fall liegt die glomeruläre Filtrationsrate (GFR) unter 15 ml/min/1,73 m². Der Körper ist folglich nicht mehr in der Lage, Stoffwechselprodukte wie Harnstoff, Harnsäure und Kreatinin ausreichend auszuscheiden. Häufige Auslöser sind Diabetes mellitus (diabetische Nephropathie), Bluthochdruck (hypertensive Nephropathie), chronische Glomerulonephritis oder polyzystische Nierenerkrankung.
Akutes Nierenversagen
Es gibt einige Umstände, die zu einem kurzfristigen Ausfall der Nierenfunktion führen können. Hierzu zählen Schockzustände, Sepsis, akute Glomerulonephritis, toxische Substanzen (z. B. Medikamente, Kontrastmittel), Nierensteine oder Harnabflussstörungen. Hier greift die Dialyse als Überbrückungsmaßnahme, bis sich die Organe erholt haben.
Die ersten Anzeichen einer Niereninsuffizienz können leicht übersehen oder anderen Erkrankungen zugeschrieben werden. Viele Patienten merken lange Zeit nichts, da die Nieren selbst bei reduzierter Funktion noch kompensieren können.
Frühe Warnsignale bei Niereninsuffizienz
- Veränderungen des Urins: Häufigeres oder selteneres Wasserlassen, schaumiger Urin (Hinweis auf Eiweißausscheidung), dunkler oder rötlicher Urin (bei Blutbeimengung).
- Wassereinlagerungen (Ödeme): Schwellungen an Füßen, Knöcheln, Augenlidern.
- Leistungsabfall & Müdigkeit: Folge einer beginnenden Anämie.
- Bluthochdruck: Oft erstes objektives Zeichen, manchmal schwer einstellbar
Fortgeschrittene Symptome bei Niereninsuffizienz
Je weiter die Organfunktion abnimmt, desto mehr sammeln sich Stoffe, die eigentlich über den Urin ausgeschieden werden, im Blut an. Diese Kontamination mit harnpflichtigen Substanzen nennt sich Urämie und äußert sich beispielsweise durch:
- Übelkeit, Erbrechen, Appetitlosigkeit
- Juckreiz, trockene Haut
- Kopfschmerzen, Konzentrationsstörungen, Verwirrtheit
- Muskelkrämpfe, Restless-Legs-Syndrom
- Atemnot (durch Flüssigkeitsüberlastung oder Azidose)
- Herzrhythmusstörungen (v. a. durch Kaliumanstieg)
Ob die genannten Symptome wirklich durch Nierenversagen verursacht werden, lässt sich letztendlich nur mittels umfassender Untersuchungen feststellen. Ein spezialisierter Facharzt (Nephrologe) stellt dann die Diagnose und verschreibt bei Bedarf die Dialysebehandlung.
Die Idee, Blut durch eine Membran zu filtern, entstand bereits im 19. Jahrhundert. Daraufhin dauerte es aber noch einige Jahrzehnte, bis eine vollständig entwickelte Technik am Menschen eingesetzt wurde.
- 1854 beschrieb der schottische Chemiker Thomas Graham erstmals das Prinzip der Dialyse: Bestimmte Moleküle können durch eine Membran diffundieren, andere nicht. Er nutzte diese Erkenntnis allerdings nur für Laborversuche.
- 1945 gelang dem niederländischen Arzt Willem Kolff die erste erfolgreiche Hämodialyse an einem Patienten. Seine sogenannte „künstliche Niere“ bestand aus einem Trommelfilter, der heute eher an eine Waschmaschine erinnert.
- In den 1960er Jahren wurden die Geräte kompakter und zuverlässiger. Ab sofort konnten Dialysepatienten über Jahre hinweg behandelt werden.
- Ab den 1970ern kam die Peritonealdialyse hinzu. Dank dieser Methode konnten manche Betroffene die Therapie nun zu Hause durchführen.
Heute ist die Dialyse ein etabliertes, sicheres Verfahren, das weltweit Millionen Menschen im Alltag begleitet. Moderne Geräte überwachen Blutdruck, Flüssigkeitshaushalt und Blutwerte in Echtzeit und passen die Behandlung individuell an. Die Entwicklung der Dialyse war ein Meilenstein der modernen Medizin – vergleichbar mit der Erfindung des Insulins für Diabetiker. Sie rettet nicht nur Leben, sondern ermöglicht auch Lebensqualität.
Grundsätzlich basiert die Dialyse auf einem recht einfachen Prinzip: Blut wird durch eine semipermeable oder halbdurchlässige Filtermembran geleitet, die Giftstoffe und überschüssige Flüssigkeit herauszieht, während wichtige Blutzellen und Eiweiße im Blut verbleiben. In der Praxis läuft das über ein höchst komplexes Zusammenspiel aus diversen Mechanismen.
- Diffusion: Kleine Moleküle wie Harnstoff oder Kreatinin wandern von einer Flüssigkeit mit hoher Konzentration (Blut) in eine Flüssigkeit mit niedriger Konzentration (Dialysat). So werden Abfallprodukte entfernt.
- Ultrafiltration: Mithilfe von Druckunterschieden wird überschüssiges Wasser aus dem Blut „gepresst“. Das ist entscheidend für Patienten mit Neigung zu Wasseransammlungen, die sonst zu Ödemen oder Herzschwäche führen würden.
- Osmose: Bei der Bauchfelldialyse wird Glukose im Dialysat genutzt, um Flüssigkeit aus dem Körper ins Dialysat zu ziehen.
Wie lange dauert eine Dialyse?
Eine typische Dialyse dauert vier bis fünf Stunden und findet dreimal pro Woche statt. Damit wird nie die volle Leistung gesunder Nieren erreicht, denn diese arbeiten rund um die Uhr. Aber es genügt, um das Überleben zu sichern – solange sich Patienten strikt an ihren Behandlungsplan halten. Wenn eine Sitzung verkürzt oder gar ausgelassen wird, kann das lebensbedrohlich sein.
Ablauf am Beispiel der Hämodialyse
- Das Blut wird über einen Gefäßzugang in einen sogenannten Dialysator (künstliche Niere) geleitet.
- Dieser enthält feine Hohlfasern aus Kunststoff, deren Wände als Filtermembran dienen.
- Auf der einen Seite fließt das Blut, auf der anderen Seite eine spezielle Dialyseflüssigkeit.
- Zwischen beiden Seiten findet ein Austausch statt: Giftstoffe und überschüssige Salze wandern ins Dialysat, gereinigtes Blut fließt zurück in den Körper.
Es gibt mehrere Verfahren, die sich in Technik, Ort der Durchführung und Einfluss auf den Alltag unterscheiden. Grundsätzlich differenziert man zwischen Hämodialyse (extrakorporal) und Bauchfelldialyse (intrakorporal).
Hämodialyse (HD)
- Ort: Dialysezentrum oder seltener zu Hause (Heim-Hämodialyse).
- Ablauf: Blut wird über einen Shunt oder Katheter durch eine künstliche Niere gereinigt.
- Dauer: ca. 4–5 Stunden, meist 3 Sitzungen pro Woche.
- Vorteile: Sehr effektive Entgiftung, enge ärztliche Kontrolle.
- Nachteile: Zeitaufwendig, eingeschränkte Flexibilität, körperliche Erschöpfung nach der Sitzung möglich.
Peritonealdialyse (PD)
- Ort: In der Regel zuhause.
- Ablauf: Die körpereigene Bauchfellmembran dient als Filter. Über einen Katheter wird Dialyselösung in die Bauchhöhle eingefüllt. Diese Lösung nimmt mehrere Stunden lang Giftstoffe und Flüssigkeit auf. Später wird die Flüssigkeit wieder abgelassen.
- Varianten:
CAPD (kontinuierliche ambulante Peritonealdialyse): Mehrmals täglicher Beutelwechsel von Hand.
APD (automatisierte Peritonealdialyse): Maschine übernimmt nachts den Austausch während des Schlafs. - Vorteile: Unabhängigkeit vom Zentrum, flexible Tagesgestaltung, oft bessere Blutdruckkontrolle.
- Nachteile: Risiko von Bauchfellentzündungen (Peritonitis), tägliche Eigenverantwortung, Bauchkatheter dauerhaft erforderlich.
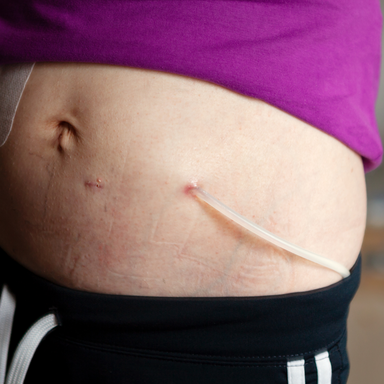
Für die Peritonealdialyse verwendet man einen speziellen Katheter (meist einen Tenckhoff-Katheter). Dieser wird operativ oder laparoskopisch in die Bauchhöhle eingelegt und tritt seitlich am Unterbauch durch die Haut aus.
Für die Hämodialyse wird dagegen ein venöser Zugang benötigt. Dieser sollte:
- einen hohen Blutfluss sicherstellen (ca. 300–500 ml/min),
- für Pflegepersonal gut zugänglich sein und
- für Patienten eine möglichst geringe Belastung im Alltag darstellen.
Um diese Voraussetzungen zu erfüllen, gibt es verschiedene Optionen. Welche davon jeweils am besten geeignet ist, hängt von individuellen Faktoren ab.
Arteriovenöse Fistel
Die AV-Fistel hat sich als Standard in der Dialyse etabliert. Operativ wird eine direkte Verbindung zwischen einer Arterie und einer Vene geschaffen (meist am Unterarm zwischen A. radialis und V. cephalica). Durch den arteriellen Blutstrom erweitert sich die Vene, ihre Wand verdickt sich, und sie wird zur „Shuntvene“, die regelmäßig punktiert werden kann.
Vorteile:
- Langlebigkeit über viele Jahre hinweg
- Geringstes Infektionsrisiko
- Hoher Blutfluss
Nachteile:
- Mehrere Wochen bis Monate Reifezeit
- Operativer Eingriff notwendig
- Gefahr von Komplikationen wie Stenosen, Thrombosen oder Aneurysmen
Arteriovenöser Graft (Gefäßprothese)
Falls keine geeignete Vene vorhanden ist, kann eine Gefäßprothese zwischen Arterie und Vene implantiert werden. Der Graft wird dann wie eine Vene punktiert.
Vorteile:
- Nach 2-3 Wochen einsatzfähig
- Auch bei schlechten Venenverhältnissen denkbar
Nachteile:
- Höhere Thrombose- und Infektionsrate als bei AV-Fisteln
- Geringere Haltbarkeit (oft nur wenige Jahre)
Zentralvenöse Katheter
Wenn Fistel bzw. Shunt nicht infrage kommen, gibt es eine dritte Alternative: Der zentralvenöse Katheter (ZVK) schafft den Zugang über eine herznahe Vene. Hierbei unterscheidet man zwischen zwei Arten:
- Nicht-getunnelte ZVK kommen bei kurzfristigem Bedarf zum Einsatz, z. B. bei akuter Niereninsuffizienz oder wenn ein Shunt noch reifen muss. Sie können ohne operativen Eingriff gelegt werden, sind aber nur eine kurzfristige Lösung. Die Anwendung ist auf wenige Tage bis Wochen beschränkt.
- Getunnelte ZVK werden unter die Haut „getunnelt“ und besitzen eine Fixiermanschette (Dacron-Manschette). Dadurch können sie ins Gewebe einwachsen. Getunnelte ZVK haben ein geringeres Infektionsrisiko als nicht getunnelte und können über Monate bis Jahre hinweg im Körper verbleiben.
Impressionen aus einem modernen Dialysezentrum in Brasilien. Quelle: Nefrostar
Impressionen aus einem modernen Dialysezentrum in Brasilien. Quelle: Nefrostar
Impressionen aus einem modernen Dialysezentrum in Brasilien. Quelle: Nefrostar
Impressionen aus einem modernen Dialysezentrum in Brasilien. Quelle: Nefrostar
Impressionen aus einem modernen Dialysezentrum in Brasilien. Quelle: Nefrostar
Dialyse ist keine kurze Behandlung, die sich „nebenbei“ erledigen lässt. Sie prägt den Alltag in vielerlei Hinsicht – organisatorisch, körperlich, mental. Das bedeutet allerdings nicht, dass das Leben stehenbleibt. Die Dialyse bringt besondere Herausforderungen mit sich – aber mit guter Planung und Unterstützung durch Fachpersonal bzw. Angehörige lässt sie sich meistern.
Zeitliche Belastung
- Hämodialyse: Meist 3 Sitzungen pro Woche à 4–5 Stunden, dazu An- und Abfahrt, Wartezeiten und Erholung nach der Sitzung. Für viele summiert sich das auf 20–25 Stunden pro Woche.
- Peritonealdialyse: Regelmäßige Beutelwechsel (CAPD) oder nächtliche Therapie mit einem Gerät (APD). Zeitlich oft flexibler, erfordert aber konsequente Routine.
Körperliche Auswirkungen
Viele Betroffene berichten nach der Hämodialyse von Müdigkeit, Schwindel oder Kopfschmerzen. Andererseits fühlen sich manche nach der Behandlung auch erleichtert, weil überschüssige Flüssigkeit entzogen wurde.
Peritonealdialyse verläuft oft kontinuierlicher und gleichmäßiger. Dafür spüren Patienten den Katheter im Bauch und müssen mit einem permanent „aufgeblähten Gefühl“ leben.
Persönliche Auswirkungen
Viele Menschen mit Dialyse können weiterhin arbeiten – manchmal in Teilzeit, manchmal mit flexiblem Arbeitszeitmodell. Rechtlich sind Dialysezeiten meist als „Krankheitszeiten“ geschützt. Familiäre Angehörige müssen sich auf neue Tagesstrukturen einstellen. Besonders bei Heimdialyse übernehmen sie oft wichtige Aufgaben.
Sportliche Aktivitäten, Reisen, Hobbys sind weiterhin machbar – aber oft mit mehr Aufwand verbunden. Wenn Dialysepatienten in den Urlaub fahren möchten, müssen sie beispielsweise vorab organisieren, dass sie an ihrem Urlaubsort ein Dialysezentrum aufsuchen können. (Das nennt sich „Feriendialyse”.)
Nicht zuletzt sollte auch die seelische Belastung durch Dialyse nicht unterschätzt werden. Betroffene müssen lernen, mit Gefühlen wie Abhängigkeit, Kontrollverlust oder Angst umzugehen. Unterstützung dafür erhalten sie auf verschiedenen Wegen: Abgesehen von professioneller psychologischer Beratung spielt vor allem der Austausch mit anderen Betroffenen (z. B. über Selbsthilfegruppen oder auch Soziale Medien) eine tragende Rolle.
Dialyse bedeutet Verantwortung. Betroffene sind zahlreichen Risiken ausgesetzt – aber die meisten Komplikationen lassen sich vermeiden, wenn Behandlungspläne konsequent befolgt werden. Meist gibt es einen festen Rhythmus zur Prüfung von Blutwerten, EKG, Herzultraschall und Knochendichtemessungen. All das dient dazu, Nebenwirkungen und Spätfolgen der Niereninsuffizienz frühzeitig zu erkennen (und ggf. zu behandeln).
Einmaleins für den Dialyse-Alltag
- Regelmäßige Sitzungen – keinen Termin ausfallen lassen, auch wenn man sich „gut“ fühlt.
- Einnahme von Medikamenten – z. B. Blutdruckmittel, Erythropoetin, Phosphatbinder.
- Stabile Flüssigkeitsbilanz – zu viel Trinken kann lebensgefährlich sein, da die Nieren die Flüssigkeit nicht ausscheiden können.
- Gewichtskontrolle – tägliches Wiegen hilft, Flüssigkeitseinlagerungen früh zu erkennen.
- Hygiene am Zugang – Shunt bzw. Katheter sorgfältig pflegen, um Infektionen zu verhindern.
- Überwachung der Blutwerte – Kalium, Phosphat und Hämoglobin sind besonders wichtig.

Tipps für Hämodialyse-Patienten |
Tipps für Peritonealdialyse-Patienten |
|
|
Der rechtliche Rahmen
Das Leben mit Dialyse stellt Patienten vor besondere Herausforderungen. Deshalb steht ihnen vor dem Gesetz auch besondere Unterstützung zu. Diese Unterstützung kann rechtlich auf zwei Wegen geltend gemacht werden: Schwerbehindertenausweis und Pflegegrad.
Schwerbehindertenausweis für Dialysepatienten
Menschen mit einer chronischen Nierenerkrankung können einen Antrag auf Feststellung eines Grades der Behinderung (GdB) beim zuständigen Versorgungsamt stellen. In der Praxis wird bei dauerhaftem Bedarf häufig ein sehr hoher GdB (bis zu 100) anerkannt — das hängt aber vom Einzelfall und der jeweiligen Beurteilung ab. Wird ein GdB über 50 festgesetzt, stellt das Versorgungsamt einen Schwerbehindertenausweis und ggf. Merkzeichen (z. B. G, aG, H, B, BL) aus.
Mögliche Vorteile
Je nach GdB und Merkzeichen kann ein Schwerbehindertenausweis verschiedene Vergünstigungen bewirken. Dazu gehören unter anderem:
- Steuerliche Erleichterungen (Behinderten-Pauschbetrag bzw. höhere Pauschbeträge bei höherem GdB)
- Sonderkündigungsschutz und besonderer Urlaubsanspruch als Arbeitnehmer
- Fahrdienste und Parkerleichterungen (z. B. bei Merkzeichen „G“ für erhebliche Beeinträchtigung der Bewegungsfähigkeit)
- Reduzierte Zuzahlungen für Leistungen der Krankenversicherung (in bestimmten Fällen Ermäßigungen) und Anspruch auf bestimmte Nachteilsausgleiche
Antragstellung Schritt für Schritt
- Zuständiges Versorgungsamt finden – meist im jeweiligen Wohnort, bei manchen Bundesländern gibt es andere Bezeichnungen (z. B. „Landesamt für Soziales“).
- Antragsformular besorgen / ausfüllen – in der Regel online auf der Website des Versorgungsamtes oder postalische Zusendung auf Nachfrage.
- Ärztliche Unterlagen beilegen:
a) Aktuelle Arztberichte/Entlassungsberichte, Befunde zur Nierenerkrankung
b) Angaben zur Dialyse (Häufigkeit, Beginn, ambulant/stationär; Dialysepflicht seit TT.MM.JJ)
c) ggf. Medikamentenliste, Befunde zu Begleiterkrankungen (z. B. Anämie, kardiologische Begleiterscheinungen) - Identitätsnachweis (Personalausweis/Reisepass) und ggf. Vollmacht, wenn jemand den Antrag stellvertretend einreicht.
- Abgabe der Unterlagen beim Versorgungsamt (postalisch oder online, je nach Amt).
- Prüfung und Bescheid durch das Versorgungsamt – bei Ablehnung oder abweichender Einstufung kann Widerspruch eingelegt werden.
Tipp: Das Dokumentieren von Beginn und Umfang der Dialyse (z. B. Wochenstunden im Dialysezentrum, ambulante Häuslichkeit, Komplikationen) in stichpunktartigen Notizen oder durch Einscannen relevanter Berichte kann die Beurteilung beschleunigen.
Pflegegrad für Dialysepatienten
Dialyse allein führt nicht automatisch zu einem Pflegegrad. Maßgeblich ist, in welchem Umfang die Diagnose den Alltag und die Selbständigkeit beeinträchtigt. Um das zu ermitteln, wird geprüft, wieviel Unterstützung der oder die Betroffene in Bereichen wie Körperpflege, Ernährung, Mobilität oder Haushalt benötigt. Unter bestimmten Bedingungen können Personen mit Niereninsuffizienz (und ggf. Komorbiditäten) in Pflegegrade 1 bis 5 eingestuft werden.
Die Einstufung erfolgt nicht über das Versorgungsamt, sondern über die Pflegekasse. Diese beauftragt dafür wiederum den Medizinischen Dienst bzw. externe Gutachter wie Medicproof).
Mögliche Vorteile
- Finanzielle Leistungen (Pflegegeld oder Pflegesachleistungen) – je höher der Pflegegrad, desto höher die Ansprüche.
- Entlastungsbetrag – z. B. monatliche Zahlung für zusätzliche Alltagsunterstützung bei häuslicher Versorgung.
- Kostenübernahmen/Zuschüsse für Pflegehilfsmittel, wohnumfeldverbessernde Maßnahmen, Kurzzeitpflege, Tages- oder Nachtpflege.
- Erleichterungen bei Transport-/Fahrtkosten (z. B. bei langandauernden ambulanten Behandlungen) — hier können auch Kombinationen mit Merkzeichen im Schwerbehindertenausweis relevant sein.
Antragstellung Schritt für Schritt
- Schriftlicher Antrag bei der eigenen Pflegekasse (meist bei der Krankenversicherung angesiedelt): Das Antragsdatum ist entscheidend für den Leistungsbeginn.
- Begutachtung durch den Medizinischen Dienst (MD) bzw. ein entsprechendes Begutachtungsinstitut: Nach dem neuen Begutachtungsassessment (NBA) wird die Selbständigkeit in verschiedenen Bereichen bewertet.
- Einreichung von Unterlagen: Arztberichte, Nachweise über Dialysezeiten, Pflegedokumentation (falls bereits vorhanden), Medikamente und Befunde.
- Bescheid & Leistungen: Bei Zuerkennung gilt der Pflegegrad ab dem Antragsdatum (bei Fällen mit besonderer Dringlichkeit kann man einen Eilantrag für schnellere Begutachtung stellen).
Weder Schwerbehindertenausweis noch Pflegegrad werden automatisch erteilt – die Anträge müssen Betroffene immer proaktiv stellen. Es empfiehlt sich grundsätzlich, beides prüfen zu lassen. Während der Schwerbehindertenausweis rechtliche Nachteilsausgleiche ermöglicht, dient der Pflegegrad zur Finanzierung praktischer Leistungen. Beide Systeme sind unabhängig und ergänzen sich.
Wenn ein Antragsverfahren beim ersten Versuch erfolglos ist, lohnt es sich durchaus, Widerspruch einzulegen. Mit ergänzenden ärztlichen Attesten und detaillierten Alltagsschilderungen kann die Beurteilung im zweiten Durchgang oft ganz anders ausfallen.
Du bist, was du isst: Das gilt umso mehr für Dialysepatienten. Denn sie können über die Nahrung aufgenommene Mineralstoffe nicht mehr vollständig ausscheiden. Strikt „verbotene“ Lebensmittel bei Niereninsuffizienz gibt es zwar nicht – aber wie so oft macht die Dosis das Gift. Betroffene müssen daher ein besonderes Augenmerk darauf haben, was bzw. wieviel davon sie essen und trinken.
- Übermäßige Flüssigkeitsaufnahme ist unbedingt zu vermeiden, da dies zu Bluthochdruck, Ödemen oder Herzproblemen führen kann. Als Richtwert für die tägliche Trinkmenge gilt: 500 ml plus die Menge des ausgeschiedenen Urins. Bei Durstgefühl helfen Eiswürfel, saure Bonbons oder Kaugummi.
- Zu hohe Kaliumwerte können Herzrhythmusstörungen verursachen. Dialysepatienten sollte kaliumhaltige Lebensmittel wie Bananen, Orangen, Kartoffeln, Tomaten, Nüsse und Trockenfrüchte weitgehend vermeiden. Der Kaliumgehalt in Gemüse kann auch durch Wässern oder zweimal Kochen reduziert werden.
- Zu viel Phosphat schädigt Knochen und Gefäße. Nicht empfohlen sind Cola, Schmelzkäse, Nüsse und Vollkornprodukte in großen Mengen. Mithilfe von Phosphatbindern (in Form von Tabletten) lässt sich das aufgenommene Phosphat neutralisieren.
- Der Eiweißbedarf erhöht sich durch die Dialyse, weil bei jeder Behandlung Eiweiß verloren geht. Patienten sollten dementsprechend auf eine proteinreiche Ernährung achten (mageres Fleisch, Fisch, Eier, Milchprodukte bzw. vegane Alternativen).
- Salz bindet Wasser und sollte sparsam verwendet werden. Hochverarbeitete Produkte wie Fertiggerichte, Chips oder Wurstwaren sind bei Niereninsuffizienz keine gute Wahl.

Kalium in Lebensmitteln: Tabelle zum Vergleich
| Kaliumreiche Lebensmittel (>250 mg / 100 g) | Kaliumarme Lebensmittel (<150 mg / 100 g) |
| Bananen Orangen, Orangensaft Kiwis Trockenfrüchte (Rosinen, Datteln, Aprikosen) Avocado Kartoffeln, Süßkartoffeln Tomaten, Tomatensaft Spinat, Mangold, Grünkohl Brokkoli, Rosenkohl Hülsenfrüchte (Linsen, Bohnen, Kichererbsen) Nüsse, Mandeln, Haselnüsse Schokolade, Kakao Fleisch (v. a. Rind, Schwein) Fisch (z. B. Lachs, Thunfisch) |
Äpfel Birnen Heidelbeeren Erdbeeren Trauben Gurken Zucchini Kopfsalat Chinakohl Weißbrot, Toast Reis, Nudeln (gekocht) Weichkäse (z. B. Frischkäse, Quark) Eier Hühnerfleisch (kleine Portionen) |
Darüber hinaus sollten Dialysepatienten auch leichte bis moderate Bewegung in den Alltag integrieren. Aktivitäten wie Radfahren, Schwimmen, Spazierengehen oder Krafttraining verbessern langfristig das Energielevel und die Lebensqualität. Unter bestimmten Voraussetzungen kann sogar ein Marathonlauf möglich sein!
Für Betroffene ist die Dialyse eine lebensrettende Therapie. Nichtsdestotrotz kann sie mit unangenehmen oder sogar gefährlichen Nebenwirkungen einhergehen. Manche Beschwerden treten akut während einzelner Sitzungen auf, andere entwickeln sich langfristig.
Akute Komplikationen bei Hämodialyse
- Blutdruckabfall (Hypotonie) gilt als häufigste Nebenwirkung und wird ausgelöst durch schnellen Flüssigkeitsentzug. Sie äußert sich durch Symptome wie Schwindel, Übelkeit oder Schwächegefühl.
- Muskelkrämpfe entstehen oft am Ende der Dialyse aufgrund von Elektrolytverschiebungen.
- Übelkeit oder Kopfschmerzen können durch Blutdruckschwankungen oder den Anstieg von Stoffwechselprodukten auftreten.
- Allergische Reaktionen sind selten, können aber durch Dialysefilter oder Medikamente verursacht werden.
- Nachblutungen sind möglich, wenn das Blut mit Heparin „verdünnt“ werden muss.
Langfristige Komplikationen bei Dialyse
- Herz-Kreislauf-Erkrankungen stellen ein hohes Risiko für Dialysepatienten dar. Ursachen können chronischer Bluthochdruck, Gefäßverkalkungen oder Überwässerung sein.
- Knochen- und Mineralstoffstörungen können sich infolge von veränderten Calcium- und Phosphatwerten bilden. In diesen Fällen spricht man von renaler (d.h. durch die Nieren bedingter) Osteopathie.
- Anämie (Blutarmut) kann mit der Zeit entstehen, da die Niere kein Erythropoetin mehr produziert.
- Amyloidose (die Ablagerung von Eiweißstoffen in Gelenken und Sehnen) kann eine Nebenwirkung nach vielen Dialysejahren sein.
- Infektionen können sich ausbreiten, wenn Bakterien an die Eintrittsstelle des venösen Zugangs (und darüber in den Blutkreislauf) gelangen.
Katheterbedingte Komplikationen in der Dialyse
Die meisten Dialysepatienten haben einen Shunt als Gefäßzugang. Manche benötigen auch einen zentralvenösen Katheter – entweder übergangsweise (z. B. während der Shunt-Reifung) oder dauerhaft, wenn die Gefäße für einen Shunt nicht geeignet sind. ZVK bieten den Vorteil, dass sie sofort einsatzbereit sind. Gleichzeitig bringen sie aber besondere Risiken mit sich:
- Infektionen gelten als die häufigste und gefährlichste Komplikation. Sie können lokal an der Austrittsstelle auftreten oder sich über den Katheter ins Blut ausbreiten. Letzteres nennt man katheterabhängige Blutstrominfektion („catheter-related bloodstream infection“, kurz CRBSI). Diese führt im schlimmsten Fall zu einer Sepsis. Eine Sepsis kann tödlichen enden und muss daher sofort behandelt werden.
- Okklusionen (Verschluss im Katheter) machen vielen Dialyepatienten zu schaffen. Die Folge ist eine verschlechterte Durchflussrate: Das Blut kann beim Reinigungsprozess nicht schnell genug durch den Katheter laufen.
- Thrombosen entstehen, wenn sich ein Blutgerinnsel (Thrombus) bildet und das Gefäß verengt oder sogar ganz verschließt. Dies kann schwerwiegende Folgen haben, darunter Lungenembolie oder Schlaganfall.
- Mechanische Probleme können ebenfalls auftreten, z. B. wenn der Katheter verrutscht Dislokation), einknickt oder bricht.
Wenn es zu Komplikationen kommt, sind oft lange Krankenhausaufenthalte und operative Eingriffe die Folge. Im schlimmsten Fall bezahlen Patienten mit ihrem Leben. Präventive Maßnahmen sind daher von essenzieller Bedeutung in der Dialyse. Dazu gehört eine bewusste Ernährung ebenso wie die Einhaltung höchster Hygienestandards. Vor allem die Katheterpflege spielt dabei eine entscheidende Rolle. Patienten sollten ihre eigenen Befindlichkeiten aufmerksam beobachten und ungewöhnliche Symptome umgehend melden. Schüttelfrost, Fieber oder eine Entzündung an der Austrittstelle könnten beispielsweise erste Anzeichen einer Blutstrominfektion sein.
Empfehlungen für Hämodialyse
- Langsamer Flüssigkeitsentzug – bei Patienten mit Neigung zu Blutdruckabfällen.
- Geeignete Dialysedosis – individuell abgestimmt, gemessen z. B. durch Kt/V-Wert.
- Shunt-Pflege – schonender Umgang mit dem Arm, keine Blutdruckmessung oder Blutabnahme, tägliches Abtasten auf Strömungsgeräusch.
- Infektionsprophylaxe – strenge Hygiene bei Punktion.
Empfehlungen für Peritonealdialyse
- Hygiene beim Beutelwechsel: Gründlich Hände waschen, Maske tragen, Katheterstelle sauber halten.
- Katheterpflege: Tägliche Inspektion, rechtzeitige Meldung von Rötungen oder Schmerzen.
- Schulung: Patienten und Angehörige erhalten meist spezielle Trainings, bevor sie die Dialyse selbstständig zu Hause durchführen.
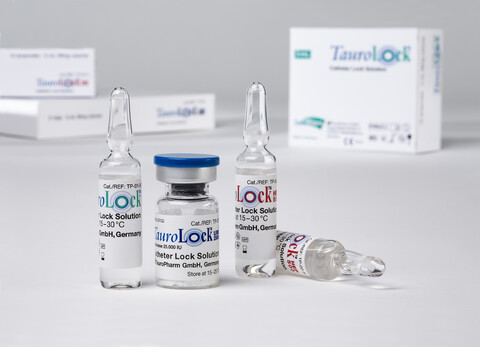
Locklösungen in der Dialyse
Um katheterbedingte Komplikationen zu vermeiden, muss einerseits die Austrittsstelle absolut steril gehalten werden. Außerdem sollte der Katheter nach jeder Sitzung mit einer physiologischen Kochsalzlösung gespült werden. Dafür empfehlen Experten die pulsatile Spültechnik mit 2x10 ml Kochsalz-Fertigspritze. [1]
Diese Maßnahmen allein reichen aber nicht aus. Für optimalen Schutz brauchen Patienten eine antimikrobielle Locklösung. Dieser Begriff leitet sich vom englischen Begriff „lock” („verschließen” bzw. „Schloss”) ab. Die Locklösung dient also dazu, den Katheter sicher zu verschließen bzw. zu blocken, damit sich keine Keime ansiedeln. Idealerweise wird ein Katheter regelmäßig nach jeder Dialyse geblockt. Die Locklösung verbleibt dann im Lumen bis zur nächsten Sitzung. So lässt sich das Risiko von Biofilm (d.h. der Besiedelung des Katheters mit Pathogenen) erheblich reduzieren.
Die Locklösungen von TauroPharm enthalten Taurolidin. Dieser Wirkstoff ist in der Lage, ein breites Spektrum an Bakterien und Pilzen abzutöten – ohne dass dabei Resistenzen gebildet werden. Dadurch bietet Taurolidin eine starke Infektionsprophylaxe. Um andere Komplikationen zu verhindern, enthalten TauroLock™-Lösungen noch weitere Wirkstoffe.
- Citrat (4 %) und/oder Heparin (in verschiedenen Konzentrationen) zum Schutz gegen Okklusion
- Urokinase zum Schutz gegen Okklusion und Thrombose
| Produkt | Inhaltsstoffe | Empfohlener Anwendungsbereich |
|---|---|---|
 |
|
|
 |
|
|
 |
|
|
 |
|
|
 |
|
|
*Internationale Einheiten
Für Dialysepatienten, die zu Durchflussproblemen neigen, empfehlen wir das 2+1-Protokoll: 2x pro Woche blocken mit TauroLock™-HEP500 und 1x pro Woche blocken mit TauroLock™-U25.000. Diese Methode hat sich in mehreren klinischen Studien als hocheffektiv erwiesen. [2,3]
Inzwischen gibt es auch zahlreiche Leitlinien, die sich für Taurolidin-basierte Locklösungen in der Dialyse aussprechen – darunter die der Deutschen Gesellschaft für Nephrologie. [4,5] Der Niederländische Fachärzte-Verband empfiehlt beispielsweise auch das Blocken mit einem Thrombolytikum einmal pro Woche, entsprechend dem 2+1-Protokoll.. [6]
Die Funktion der Nieren lässt sich nie zu 100 % durch Dialyseverfahren ersetzen. Deshalb müssen Betroffene auf weitere Hilfsmittel zurückgreifen, um eine bestmögliche Versorgung sicherzustellen. Dazu gehören (je nach Bedarf):
- ACE-Hemmer, AT1-Blocker, Beta-Blocker zur Senkung des Blutdrucks und zum Schutz von Herz und Gefäßen.
- Erythropoetin (EPO) und Eisenpräparate zur Behandlung von Anämie
- Phosphatbinder, Vitamin-D-Analoga und Kalziumpräparate für den Mineralstoffwechsel
- Heparin zum Schutz vor Blutgerinnung bei der Hämodialyse
- Diuretika (Wassertabletten) zur Anregung der Nierenaktivität (falls Restfunktion vorhanden)
- Statine zur Senkung der Blutfettwerte
- Antibiotika (bei Infektionen)
Für viele Betroffene dient die Dialyse als Übergangslösung. Die beste Behandlungsmethode bei terminaler Niereninsuffizienz ist eine Organspende. Hierbei gibt es zwei Möglichkeiten:
- Lebendspende (meist von Verwandten oder nahestehenden Personen)
- Postmortale Spende (i. d. R. mit mehreren Jahren Wartezeit verbunden)
Wenn der Eingriff erfolgreich verläuft und die neue Niere vom Körper angenommen wird, kann sie über Jahrzehnte hinweg funktionstüchtig bleiben. Die durchschnittliche Lebensdauer einer transplantierten Niere beträgt etwa 10 bis 15 Jahre. Dementsprechend bietet die Transplantation eine deutlich bessere Lebensqualität als die Dialyse und ist langfristig die medizinisch günstigere Option.
Voraussetzungen für eine Nierentransplantation
- Physiologische Untersuchungen (Herz, Lunge, Infektionen, Tumorausschluss)
- Keine schwerwiegenden Kontraindikationen (z. B. aktive Krebserkrankung, schwere Herzinsuffizienz)
- Psychische Stabilität
- Bereitschaft, lebenslang Medikamente einzunehmen
Risiken einer Nierentransplantation
- Abstoßreaktion, wenn das Immunsystem die Niere als „fremd“ einstuft.
- Erhöhtes Risiko für Infektionen oder Krebserkrankungen, begünstigt durch lebenslange Immunsuppression.
- Nebenwirkungen der Medikamente, z. B. Bluthochdruck, Diabetes, Gewichtszunahme.
Generell liefert auch eine gespendete Niere keine Garantie für ein sorgenfreies Leben – dennoch ist sie für viele Patienten der Schlüssel zu mehr Freiheit. Wenn eine Transplantation nicht möglich ist oder scheitert, bleibt die Dialyse unverzichtbar.


Die Erfindung der Dialyse war ein Meilenstein in der Medizin, doch in vielerlei Hinsicht erst der Anfang. Die Forschung nach Lösungen für Menschen mit Niereninsuffizienz läuft weiterhin auf Hochtouren. Dabei erschienen in den letzten Jahren einige vielversprechende Innovationen auf der Bildfläche.
Optimierte Dialyse
-
Mithilfe von Nanotechnologie werden Filter entwickelt, die präziser Giftstoffe abfangen können.
-
Biokompatible Membranen reduzieren das Risiko der Abwehrreaktionen und Entzündungen.
-
Durch Telemedizin können Heimdialysepatienten ihre Daten direkt an das zuständige Zentrum übermitteln.
-
Künstliche Intelligenz könnte künftig dabei helfen, Dialyseparameter individuell und dynamisch zu steuern.
Alternativen zur klassischen Dialyse
- Tragbare Dialysegeräte können wie ein kleiner Rucksack transportiert werden. Dadurch wären Patienten nicht mehr von Dialysepatienten abhängig. Erste Modelle wurden bereits getestet.
- Wearable Artificial Kidneys (WAK) sind tragbare Geräte, die kontinuierlich (statt dreimal pro Woche) filtern sollen. Damit wären Patienten auch zeitlich flexibler im Alltag.
- Bioartifizielle Nieren basieren auf einer Kombination aus Technik und lebenden Zellen. Sie sollen nicht nur Reinigung, sondern auch die hormonellen Funktionen der Niere übernehmen.
- Goossens. Dialysis & Apharesis 2015.
- Al-Ali et al. Nephrol Dial Transplant 2018. DOI: 10.1093/ndt/gfx187
- Winnicki et al. Kidney Int 2018. DOI: 10.1016/j.kint.2017.06.026
- Deutsche Gesellschaft für Nephrologie (DGfN) 2019. Print.
- Deutsche Gesellschaft für Nephrologie (DGfN) 2022. Print.
- Niederländischer Verband der Fachärzte (Federatie van Medisch Specialisten) 2022. Print.



